Patologie oculari
Retinopatia Diabetica
Retinopatia Diabetica
Con il termine di retinopatia diabetica si intende quellapatologia oculare che si riscontra nella grande maggioranza nei soggetti affetti da diabete mellito, in particolare del tipo 2 (controllabile con la dieta, che deve contenere pochi zuccheri, e con l’attività fisica). La possibilità di sviluppare danni alla retina e alle altre strutture oculari è circa 20 volte maggiore nei soggetti affetti dalla patologia. Colpisce più spesso soggetti diabetici tra i 25 e i 60 anni e non si manifesta in genere nel primo periodo diabetico; ma le possibilità di insorgenza della patologia aumentano in maniera esponenziale quando si è contratta la malattia da almeno dieci anni.
I diabetici soffrono di danni alle pareti dei vasi sanguigni, in particolare del microcircolo di vari organi (principalmente rene, cuore, cervello e occhi). Questo danno comporta la mancanza di adeguato apporto sanguigno (e, quindi, di ossigeno) ad alcune zone della retina che, di conseguenza, tendono a morire (diventano ischemiche); prima che questo avvenga rilasciano un fattore di crescita di nuovi vasi che, proliferando in modo incontrollato, danneggiano il tessuto retinico stesso. LaRetinopatia Diabetica può essere distinta, sulla base della presenza o meno di vasi neoformati, nella Forma Proliferativa (considerata più grave) e una Forma Non Proliferativa.
La prima è caratterizzata dalla presenza di un’intensa proliferazione vascolare con vasi estremamente fragili che molto spesso tendono alla rottura provocando una vera cecità (i sintomi della retinopatia diabetica in generale sono sintomi di alterata visione fino alla completa cecità come in questo caso), mentre la forma non proliferativa non presenta questa proliferazione di neovasi, ma solamentemicroaneurismi (che interessano sia i piccoli vasi retinici ma anche vasi di calibro maggiore) e talvolta presenza di essudato con depositi proteici, lipidici e glucidici che anche loro tendono apeggiorare la visione e manifestare tale patologia.
Terapia
L’alterata visione e addirittura la cecità da emorragia massiva sono affezioni che possono venir risolte sia con il costante controllo e mantenimento del livello glicemico (che è causa della patologia), sia nei casi più gravi, l’utilizzo di tecniche oftalmiche come la Laserterapia.
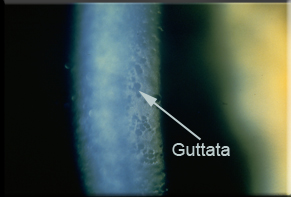
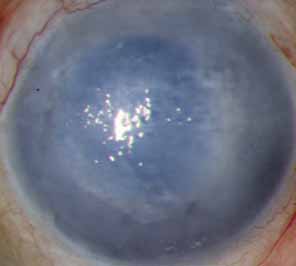
Cornea Guttata o Distrofia Corneale di Fuchs
Cornea Guttata o Distrofia Corneale di Fuchs
Può causare opacizzazione della cornea per accumulo di acqua da disfunzione delle cellule endoteliali della cornea.
La distrofia endoteliale di Fuchs è una malattia bilaterale, non infiammatoria caratterizzata dalla formazione di corpi di Hassall-Henle , note anche come guttae corneali, tra le cellule endoteliali corneali sulla membrana di Descemet. Poiché le cellule bilanciano lo stato di idratazione della cornea, viene compromessa la funzione di pompa delle cellule endoteliali e ne risulta una iperidratazione della cornea, che è indicato come ‘scompenso corneale’.
L’Ambulatorio Cornea dell’Ospedale San Giuseppe di Milano, è stato riconosciuto un Presidio della rete delle Malattie Rare della Lombardia per le Distrofie Corneali Ereditarie, fra cui la distrofia di Fuchs, per il contributo assistenziale di specializzazione in patologie corneali offerto dal dott.Luccarelli.
Terapia
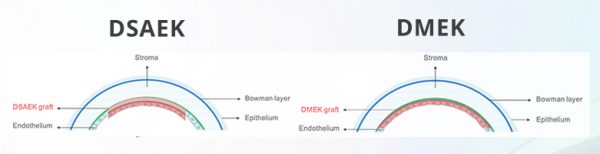
Fino a poco tempo, la distrofia endoteliale di Fuchs veniva gestita con la cheratoplastica perforante, cioè il trapianto di tutta la cornea. Attualmente la tecnica di scelta è di tipo lamellare (cheratoplastica lamellare posteriore o DSAEK), con la sostituzione del solo strato endoteliale, che viene eseguito di routine dal dott.Luccarelli all’Ospedale San Giuseppe di Milano; tale procedura assicura un recupero funzionale molto più rapido rispetto ad una cheratoplastica perforante convenzionale e rischi intraoperatori decisamente ridotti.
Prognosi
La riabilitazione visiva può essere ottenuto con una prognosi eccellente a lungo termine. Tuttavia, sia la condizione oculare generale così come la durata della malattia stessa possono influenzare il risultato finale.
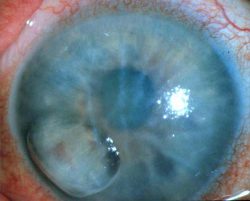
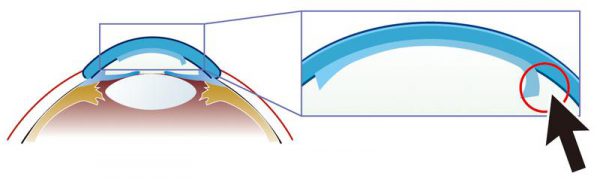
Scompenso Corneale o Cheratopatia Bollosa
Scompenso Corneale o Cheratopatia Bollosa
Cause
Molto spesso dopo intervento per estrazione di cataratta in casi complicati o altro trauma chirurgico. Un danno cronico delle cellule endoteliali può derivare da lenti intraoculari introdotte nella camera anteriore oppure infiammazione cronica della parte anteriore dell’occhio. I casi di cheratopatia bollosa di tipo idiopatico o di distrofie endoteliali congenite sono sporadici.
Sintomi
Sono comuni acuità visiva ridotta, comparsa di aloni e fotofobia. La formazione di bolle sottoepiteliali può indurre dolore talora anche intenso.
Segni
Edema epiteliale con microcisti e la formazione di bolle sottoepiteliali.
Aumento dello spessore stromale a causa di edema con perdita della trasparenza corneale. Cicatrici sottoepiteliale e stromale può verificarsi in casi di lunga data.
Terapia
Nei pazienti con dolore a causa di scompenso corneale locale associata a relativamente buona acuità visiva può essere eseguita una micropuntura anteriore stromale, una ablazione superficiale con laser ad eccimeri (PTK) o il trapianto di membrana amniotica.
I pazienti con acuità visiva marcatamente ridotta sono reclutabili per la cheratoplastica lamellare posteriore, e in particolare per la cheratoplastica endoteliale con Descemet stripping (DSEK o DSAEK) o per la cheratoplastica endoteliale della membrana di descemet (DMEK).Anche se ampiamente prescritto, il sodio cloruro iperosmotico 5% gocce e pomate possono avere solo un effetto placebo limitato. Le lenti a contatto morbide possono controllare il dolore ma sono considerate una soluzione a breve termine per la BK. Cheratoplastica perforante è ormai un intervento considerato obsoleto.
Prognosi
La riabilitazione visiva può essere ottenuto con una prognosi eccellente a lungo termine. Tuttavia, sia la condizione oculare generale così come la durata della malattia stessa possono influenzare il risultato finale.
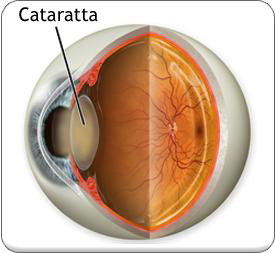
Cataratta
Cataratta
1) COSA E’ LA CATARATTA?
La cataratta è l’opacizzazione del cristallino, la lente interna dell’occhio, che si trova dietro la pupilla e separa la camera anteriore dell’occhio da quella posteriore, ha la forma di una lenticchia ed ha il compito di far convergere sulla retina i raggi luminosi.
Deve essere perfettamente trasparente per consentire alla luce di raggiungere in modo appropriato la retina senza causare problemi alla vista.
2) SINTOMI DELLA CATARATTA
I sintomi più comuni sono la visione annebbiata o sfocata, fastidio alla visione di luci intense, visione sdoppiata e la necessità di cambiare frequentemente la prescrizione degli occhiali. Questa sintomatologia è peraltro associata ad altre patologie oculari, perciò ti consiglio di sottoporti a una visita oculistica per accertarne la causa.
La cataratta in fase iniziale non provoca solitamente alcun sintomo e si sviluppa lentamente, talora alcuni anni, cosicché la perdita visiva è di solito graduale, non improvvisa. Alcuni pazienti notano un miglioramento della visione da vicino tale da poter fare a meno degli occhiali
3) DA COSA E’ CAUSATA LA CATARATTA ?
Le cause del difetto di “trasparenza” del cristallino, che determina la cataratta, possono essere molteplici: invecchiamento, traumi oculari, malattie e alterazioni oculari e sistemiche, difetti ereditari o congeniti.
Il normale processo d’invecchiamento, infatti, può causare l’indurimento del cristallino e la sua opacizzazione. Questo tipo di cataratta è la cataratta senile ed è il tipo più comune.
In altri casi l’opacità del cristallino può essere causata da stati infettivi o infiammatori che si verificano durante la gestazione e che colpiscono il nascituro.
Questo tipo di cataratta è chiamata cataratta congenita.
I traumi oculari – traumi perforanti oculari, ferite, calore intenso o traumi chimici – possono danneggiare la lente e determinare l’insorgenza di una cataratta traumatica.
Anche alcuni farmaci, tra cui i cortisonici, o malattie oculari e sistemiche come il diabete possono favorire l’opacizzazione del cristallino e causare cataratta. La cataratta è in ogni caso una condizione non reversibile che può, a seconda dei casi, rimanere stazionaria o evolvere nel tempo.
5) TERAPIA DELLA CATARATTA
L’unico trattamento efficace è l’intervento chirurgico, che è indicato nell’adulto in condizioni di significativa riduzione visiva. Ad oggi non è stata dimostrata l’efficacia di farmaci (colliri, compresse) per la cura della cataratta
L’intervento di cataratta consiste nel sostituire il cristallino opaco per cataratta con una lente intraoculare (Intra Ocular Lens, abbreviato IOL).
Gli strumenti ad alta tecnologia per asportare il cristallino e adottano tecnologia Laser (Femtolaser) e tecnologia a ultrasuoni (facoemulsificatore).
Uno straordinario vantaggio delle nuove tecniche di microchirurgia della cataratta è anche di correggere difetti di rifrazione pre esistente (miopia, ipermetropia, astigmatismo e presbiopia), così da ottenere una buona visione senza l’uso di occhiali con le lenti intraoculari premium ad alta tecnologia. (LINK)
Per questi interventi, se il tipo di cataratta e le condizioni del paziente lo consentono, adotto l’anestesia topica, con ripetute somministrazioni di collirio anestetico.
Se l’anestesia topica non è eseguibile, posso praticare l’anestesia locale con una o due punture in vicinanza dell’occhio. In casi pressoché eccezionali ricorro all’anestesia generale.
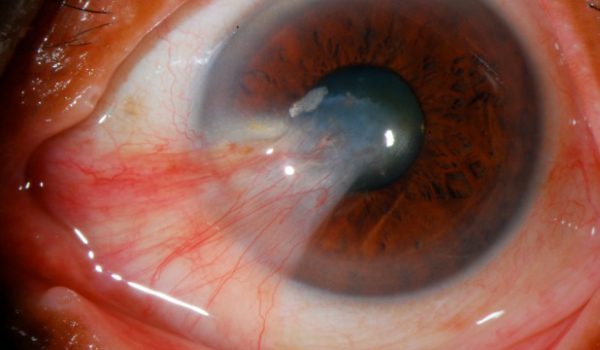
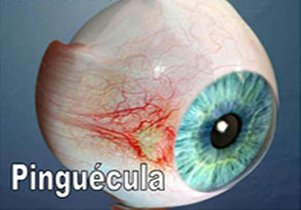
Pterigio
Pterigio
Che cosa è lo pterigio?
Lo pterigio (“ala di tessuto”) è una crescita eccessiva di tessuto dalla parte bianca dell’occhio sopra la cornea. Si presenta di solito sul lato verso il naso (nasale) dell’occhio, e in meno dell’1 per cento dei casi, può venire dal lato della tempia (temporale). Si presenta di solito nei pazienti di età superiore ai 20 anni. Non è un tumore ed è un disturbo localizzato sulla superficie dell’occhio. Di solito uno pterigio resterà fermo dopo un periodo di crescita e si può prolungare 1, 2, 3 millimetri o più sulla cornea. E ‘impossibile per chiunque prevedere se un determinato pterigio è destinato a crescere ulteriormente e in quale tempo. Molto raramente può attraversare l’asse ottico, che é la linea di visione. In una piccola percentuale di casi, lo pterigio può crescere su entrambi gli occhi dello stesso individuo. In casi molto rari, un individuo può avere due pterigi su ogni occhio.
Sintomi dello pterigio corneale
La maggior parte dei pazienti non hanno sintomi salvo essere consapevoli che c’è un piccolo pezzo di tessuto rossastro cresciuto sulla cornea. In alcuni pazienti, lo pterigio può diventare rosso e infiammato in particolari circostanze irritanti, come ad esempio stanze piene di fumo, aria condizionata, mancanza di sonno, la luce del sole, ecc. In una piccola percentuale di pazienti, la pterigio può effettivamente interferire e ridurre la visione tirando e deformando (astigmatismo) la cornea, o venendo così vicino alla linea di visione da interferire con la vista. In un numero estremamente piccolo di pazienti, lo pterigio può effettivamente impedire all’occhio di muoversi completamente in tutte le direzioni. E ‘spesso un difetto estetico.
Cause dello pterigio
Anche se non conosciamo tutti i fattori che sono responsabili per lo sviluppo di uno pterigio, in primo luogo, é stato descritto un fortissimo rapporto con la quantità di luce solare a cui si è esposto nei primi 10 anni di vita, e anche l’esposizione alla luce solare dopo tale termine.
Diagnosi dello pterigio
Generalmente la diagnosi di un pterigio è abbastanza semplice, ma ci sono alcune condizioni non comuni come il alcune neoformazioni sulla superficie dell’occhio, o una condizione molto comune chiamata pinguecula, che può essere confusa con una pterigio. Modifiche simili a quelle osservate in un pterigio a volte possono essere viste dopo i danni alla superficie oculare, o in una condizione rara chiamata deficit limbare. A causa di questo, una diagnosi definitiva può essere fatta solo da un medico oculista, utilizzando un microscopio ad alto ingrandimento conosciuto come una lampada a fessura.
Prevenzione dello pterigio
Ci sono forti motivi per ritenere che l’uso di un’adeguata protezione degli occhi dai raggi solari può ridurre il l’incidenza di questa malattia. E ‘essenziale che i bambini della prima scuola materna e scuola elementare devono essere tenuti al riparo dal sole di mezzogiorno e se ciò non è possibile, essi devono indossare un cappello a larghe tese, essere in un passeggino con una tenda e indossare occhiali da sole adeguati.
Trattamento chirurgico dello pterigio corneale
Molti pterigi al primo riscontro possono essere tenuti sotto osservazione senza intervenire . I pazienti possono farlo abbastanza bene da soli, semplicemente guardandosi allo specchio. E’ utile per i pazienti con pterigio sottoporsi a un esame con il proprio oculista ogni anno o due per verificare che lo pterigio non è in crescita.
In alcuni casi, la chirurgia può essere il metodo appropriato per trattare questa condizione. Le principali ragioni che orientano verso la chirurgia sono per quei pazienti in cui i colliri antinfiammatori non danno sufficiente sollievo per l’irritazione cronica e l’arrossamento e nei pazienti in cui lo pterigio è grande abbastanza per essere un difetto estetico, o in pazienti nei quali la visione sia giá annebbiata per la presenza dello pterigio .
E’ ragionevole anche rimuovere lo pterigio in pazienti che non ne amano l’aspetto, non importa quale sia la dimensione del pterigio.
Non esiste un metodo perfetto di rimozione di uno pterigio. La principale complicanza della rimozione chirurgica è che lo pterigio può ripresentarsi e, talvolta, quando ricorre può essere più grande e più problematico rispetto a quello che è stato rimosso. Il rischio di recidiva varia secondo le relazioni scientifiche, ma è improbabile che sia sotto il 5 per cento e forse fino al 15 per cento. Se uno pterigio sta per ripetersi oltre il 95 per cento inizierà a ripresentarsi entro il primo anno. Ci sono almeno una dozzina di metodi di rimozione di uno pterigio ma un approccio conservativo suggerisce che è preferibile non utilizzare farmaci chemioterapici. Questi metodi hanno potenziali effetti collaterali a lungo termine pertanto bisogna usare estrema cautela.
La tecnica di maggior successo per prevenire una recidiva prevede la rimozione dello pterigio e il riempimento del difetto risultante sulla superficie dell’occhio con un pezzo di membrana (congiuntiva) prelevato da un altro luogo sulla superficie dell’occhio senza lasciare segno . Questo si chiama rimozione di pterigio con trapianto congiuntivale autologo.
Molti interventi di asportazione pterigio sono trattati come procedure banali e gestiti con gocce di anestetico con la sola semplice escissione, o con l’uso di sostanze chimiche durante o dopo l’intervento chirurgico che sono in grado di provocare gravi effetti collaterali. Purtroppo il tasso di recidiva dopo la semplice escissione può essere alto come 50 o 60%. L’aggiunta delle sostanze chimiche riduce il tasso di recidiva di 5-10%. Una volta che uno pterigio ricorre, gli interventi successivi possono essere molto più problematici della rimozione iniziale.
Maculopatia
Maculopatia
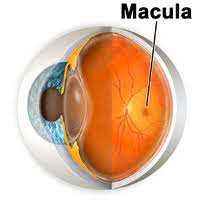
Col termine maculopatia si intende qualsiasi malattia che colpisce la macula, la zona della retina che serve alla visione centrale distinta (consente di riconoscere i volti, di leggere, di guidare…). Al centro della macula – che si trova a sua volta al centro della retina – c’è la fovea: si tratta di una depressione retinica dove si trova la foveola, la zona centrale più sottile in cui sono presenti solo i coni: si tratta dei fotorecettori – ossia di cellule in grado di trasformare i segnali luminosi in impulsi elettrochimici – responsabili della visione centrale e della percezione dei colori (a differenza dei bastoncelli, utilizzati per la visione notturna, abbondanti nella periferia retinica).
Il sintomo principale delle maculopatie è una caratteristica perdita della funzione visiva: chi è affetto da patologia maculare accusa una perdita di visione al centro del campo visivo (scotoma positivo), da non confondere con la visione di una macchia nera nella zona centrale del campo visivo (scotoma negativo), come denunciato da pazienti colpiti da neurite ottica. Altro sintomo comune nelle maculopatie è la distorsione delle immagini (metamorfopsie). Ad esempio, le righe di congiunzione delle piastrelle non si vedono più diritte. Sintomi di minore frequenza sono le errate percezioni della dimensione degli oggetti osservati.
La degenerazione maculare legata all’età (DMLE o DMS in Italiano o AMD, in inglese) è una patologia multifattoriale che colpisce la zona centrale della retina, detta macula. È ad andamento progressivo e può portare alla perdita completa ed irreversibile della visione centrale. Nei paesi industrializzati è la prima causa di ipovisione nei soggetti di età superiore ai 50 anni. Colpisce di solito a partire dai 60 anni e la sua frequenza aumenta nella popolazione all’aumentare dell’età. È quasi sempre bilaterale.
Le cause della malattia sembrano essere genetiche e legate all’ambiente. Il fumo è considerato un fattore di rischio grave, dose dipendente, mentre meno chiare e poco consistenti sono correlazioni con esposizione alla luce solare, ipertensione, obesità, chirurgia della cataratta. I fattori causali più importanti, tuttavia, non sono modificabili, primo tra tutti la predisposizione genetica, l’età e, infine, l’avere un fototipo “chiaro”.
La malattia si presenta come una diminuzione della vista nella zona centrale del campo visivo e/o con una deformazione delle immagini che costituisce il sintomo premonitore più importante. Segno caratteristico della malattia sono le Drusen, macchie giallastre della retina che l’oculista rileva durante l’esame del fondo oculare, specie se di grandi dimensioni (superiori a 125 micron). Si riconoscono due tipi di degenerazione maculare:”secca” o non essudativa; “umida” o essudativa o neovascolare. Circa il 90% dei pazienti presenta la forma secca e solo il 10% progredisce verso la forma umida.
Nella DMLE secca sono presenti depositi sottoretinici (drusen), alterazioni pigmentarie e, successivamente, perdita di epitelio retinico a bordi definiti (atrofia geografica). La perdita della vista è di solito graduale e dipende dall’estensione delle lesioni a livello maculare. Non esiste alcun trattamento provato per questa forma; tuttavia, la visione centrale è spesso conservata e non tutti i pazienti vanno incontro ad una grave riduzione delle capacità visive. Le caratteristiche peculiari: assenza di edema maculare Drusen dure; sulla zona maculare si formano depositi proteici e glicemici dovuti al riassorbimento sanguigno. Non sono presenti emorragie sottoretiniche
Nella DMLE essudativa (forma “neovascolare”) la vista è minacciata dalla formazione di membrane di nuovi vasi al di sotto della retina, a partenza dalla coroide, lo strato vascolarizzato compreso tra retina e sclera, in corrispondenza della macula. Le membrane neovascolari spesso tendono a sanguinare e/o a far trasudare liquido che si raccoglie sotto la retina. Se lasciate al loro destino le membrane neovascolari tendono a formare una grossa cicatrice al centro della retina, con conseguente calo della vista centrale. I nuovi vasi sanguigni tendono a “sollevare” la retina, rendendo inefficace la percezione e la trasmissione del segnale visivo. La maggior parte dei pazienti con DMLE che sviluppano una cecità legale (massima acuità visiva 20/200 corretta, nell’occhio che vede meglio) presenta la forma essudativa. Le caratteristiche peculiari: Presenza significativa di edema maculare Drusen molli; i depositi hanno diffusione spaziale maggiore, con bordi indistinti. La proliferazione di vasi sanguigni, dovuta all’ipossia, tende ad aggravare il quadro clinico. Presenza frequente di emorragie sottoretiniche.
Una visita oculistica non sempre è sufficiente per una corretta diagnosi. Ci sono alcuni esami strumentali che l’oculista dovrebbe prescrivere per confermare la diagnosi e classificare la malattia. Gli accertamenti sono i seguenti: la tomografia a coerenza ottica, l’angiografia con fluoresceina (fluorangiografia) ed, eventualmente, anche con verde di indocianina.
Ad oggi sono state proposte svariate possibilità terapeutiche di provata efficacia: le iniezioni intravitreali di farmaci anti-angiogenetici (generalmente Lucentis ed Eylea ) sono i trattamenti oggi disponibili sul mercato, che possono essere somministrati come monoterapia oppure in combinazione.